У меня артроз коленного сустава, но я уже не жалуюсь на постоянные боли, поскольку научилась справляться с этим.
После того как еле вытерпела пару уколов в коленный сустав, лечусь сама. Не буду сейчас говорить о том, как важна диета при таких заболеваниях, это само собой.
Еще очень важно составить схему лечения артроза, которая будет включать не только экстренные меры в момент приступа, но и профилактические мероприятия.
Например, если позволяет здоровье, можно принять курс скипидарных ванн. Помогают и местные компрессы, и растирки с активными веществами, например с горьким перцем на основе касторового масла.
Надо 1 ч. л. порошка красного перца всыпать в аптечный пузырек (40 мл) касторового масла, дать настояться дней 10, затем втирать перед сном каждый вечер в течение месяца. А вот соленый мед я советую использовать, когда начинается боль.
Смешайте поровну натуральный мед и мелкую поваренную соль, наложите на больное место, оберните компрессной бумагой или пищевой пленкой, утеплите сверху шерстяной повязкой и оставьте на ночь.
Соль снимет отек, мед успокоит и снимет воспаление при условии, что компрессы делаются не от случая к случаю, а курсами по 6-8 процедур.
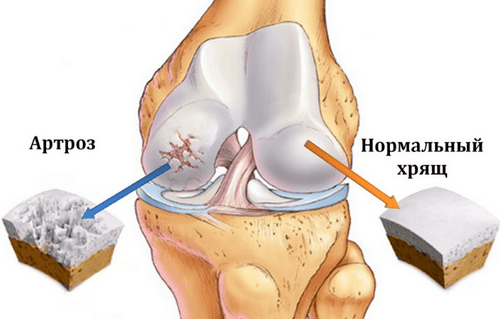
ЧТО БОЛИТ ПРИ АРТРОЗЕ
Только ленивый не знает, что артроз – это, в первую очередь, разрушение хряща в суставе. Только ленивый не знает, что в хряще нет нервов. При этом далеко не все задумывались – а что же тогда болит, если хрящ разрушается, и нервов в нём нет?
Вопрос, на самом деле, закономерный, но сложный. Трудно смириться с мыслью о том, что где-то нервов нет, а оно болит. Как?
Попробую объяснить доступно. Вопреки всеобщему убеждению, сустав – это не только хрящ, это еще и кости, которые как раз и покрыты хрящом, еще и капсула сустава, да и плюс к тому внутрисуставные образования в виде менисков, связок, синовиальной оболочки, жировых тел и т.д.
В совокупности получается сложная биомеханическая конструкция, которая сконструирована таким образом, чтобы работать/двигаться по строго заданным траекториям, со строго определенной амплитудой.
Избыточным движениям и отклонениям от заданных траекторий препятствует не только форма и размер суставных поверхностей костей, но и связки, капсула, проходящие рядом сухожилия.
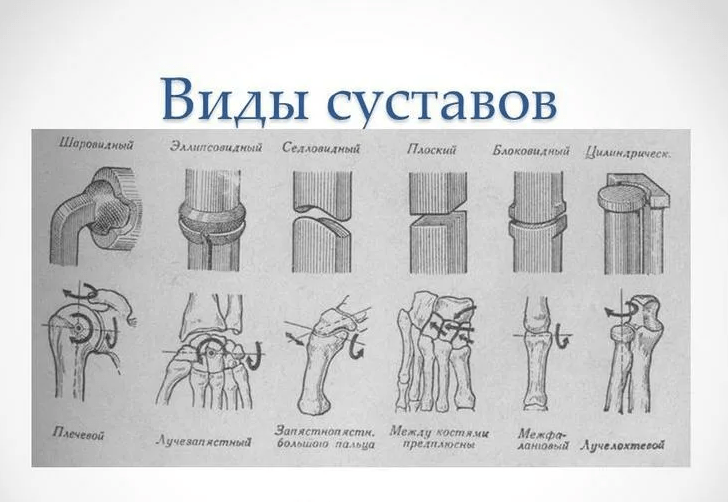
Суставы могут быть разными по форме (шаровидные, блоковидные, плоские и т.д.), с разными степенями свободы движений, но у каждого сустава есть определённые пределы – что и куда может двигаться, и до каких пор.
Например, мы можем разогнуть локоть до угла 180 градусов, то есть полностью прямая рука.
Некоторые люди обладают гипермобильностью суставов, это когда соединительная ткань более эластична, чем у большинства людей, и позволяет осуществлять движения с чуть большей амплитудой – на 10-20 градусов, это уже индивидуальная норма для этого конкретного человека.
Еще вариант – избыточная подвижность сустава вследствие многолетних тренировок, например, голеностопный сустав балерин.
Постоянное переразгибание в нем с раннего детства ведёт к появлению избыточной подвижности в сторону переразгибания, в результате разгибание голеностопа у большинства людей примерно 140-150 градусов, а у балерин – все 180. С одной стороны, это патологическая подвижность, с другой – норма для конкретного человека.
Примерно то же самое касается и траекторий движения в суставах. Шаровидные суставы могут вращаться во всех направлениях, как плечевой и тазобедренный, блоковидные позволяют только сгибание и разгибание, как локтевой и коленный, третьи – сгибание/разгибание и приведение/отведение, и т.д.
 В любом случае, мы знаем и понимаем, как должны двигаться наши суставы, и стараемся н допускать неправильных движений с избыточной амплитудой. Но что происходит, когда по какой-то причине амплитуда меняется?
В любом случае, мы знаем и понимаем, как должны двигаться наши суставы, и стараемся н допускать неправильных движений с избыточной амплитудой. Но что происходит, когда по какой-то причине амплитуда меняется?
Например, человек бежит, резко проваливается по колено в снег, покрытый коркой наста, голени остаются фиксированными, а тело продолжает «бежать?
Происходит попытка переразгибания в коленных суставах, как бы наклон тела вперед с попыткой переразогнуть коленные суставы. Представили? Понятно, что мгновенно возникнет острая боль в подколенных ямках? Другой пример.
Возьмем небольшой вес в кисть, и положим руку ладонью вверх на край стола так, чтобы центр локтевого сустава проецировался на край стола. Первое время всё будет хорошо, затем, по мере утомления мышц-сгибателей, появится боль в локтевом сгибе.
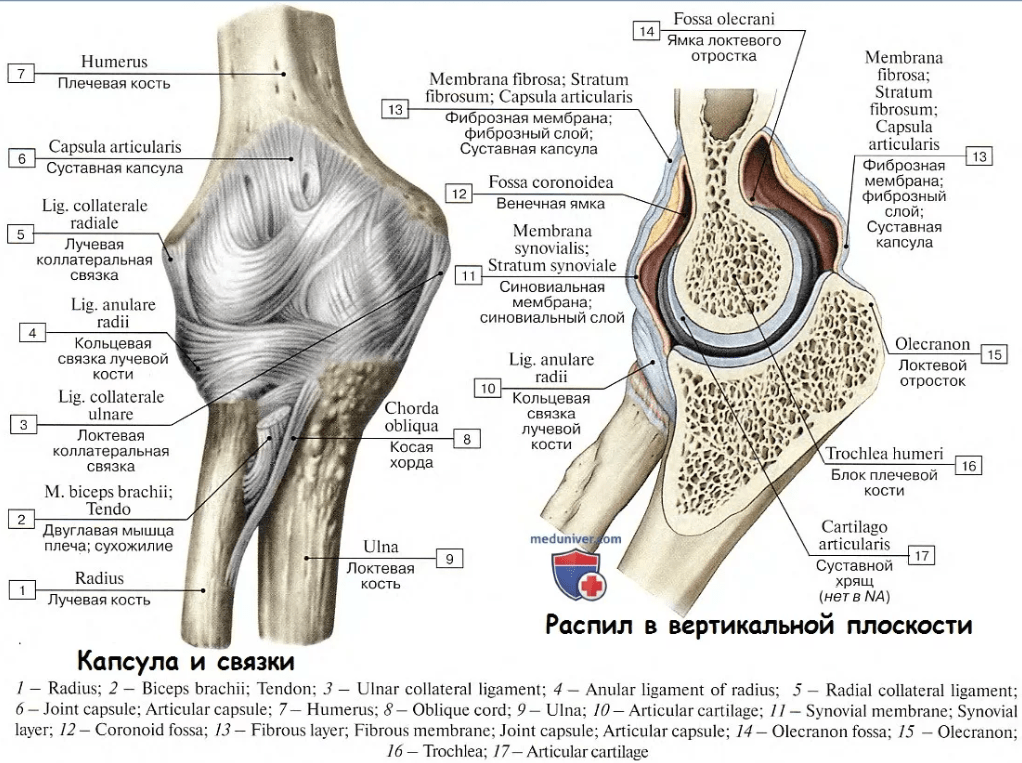
И в том, и в другом примере боль будет В СУСТАВАХ. Но значит ли это, что болит хрящ? Точно – нет. Болит капсула сустава в заднем отделе.
Для примера взял локтевой сустав, его составляют три кости. Обратите внимание на количество структур, окружающих суставные концы этих костей!
Все пробовали сесть на шпагат. Не получилось ни у кого, у некоторых – да, но в результате длительных тренировок. Почему не получалось? Было больно. Где — в тазобедренных суставах? Точно – нет.
В мышцах, связках, сухожилиях, окружающих и стабилизирующих суставы. Возьмем любой палец кисти, хоть указательный. Он сгибается и разгибается.
Теперь пальцами второй руки зафиксируем ногтевую и среднюю фаланги, и попытаемся «согнуть» палец в боковом направлении.
Во-первых, будет больно, во-вторых, ничего не получится. Больно из-за чего? Из-за хряща? Нет, палец-то здоров. Болит капсула, коллатеральные связки.
Возьмём плоский сустав, например, крестцово-подвздошный. Там две большие плоские поверхности сочленяются между собой, они неровные, но конгруэнтные.
Примерно как подошва горного ботинка или резинового сапога, и её отпечаток, наложенные друг на друга. Обе кости соединены между собой капсулой, и множеством мелких связок.
Движения настолько минимальные, что их ни увидеть, ни воспроизвести невозможно, речь о миллиметре-двух максимум.
И что же — там тоже есть хрящ, и тоже бывает артроз, и боль тоже не из-за дефицита хряща, и возникает она тоже в мягких тканях, соединяющих две кости (крестец и подвздошную) между собой.
Надеюсь, эти примеры достаточно наглядно показали, что «БОЛЬ В СУСТАВЕ» — это: а) не хрящ, и б) внутри- и околосуставные мягкие ткани.
Еще один механизм. На поверхности кости (на суставном конце) исчез хрящ. Стёрся, сполз на менее нагруженный участок – неважно.
Важно, что изменилась ширина суставной щели, из-за чего кости начинают скользить друг по другу по несколько иной, чем положено/привычно траектории.
Меняется траектория – по-другому натягиваются мягкие ткани и находящиеся в них нервные волокна – появляется боль. Чем больше отличие от исходной траектории, тем сильнее боль.
Усугубляет проблему и хрящ, который сместился с нагружаемых поверхностей на периферию, и сформировал остеофиты/экзофиты, это именно их называют «шипами», которые изнутри травмируют капсулу при движениях. Царапают, практически.
Идем дальше. Человек сломал ногу. Полечился консервативно, кость срослась (допустим, большеберцовая), но – криво. С углом между фрагментами. Градусов 10-15, немного, казалось бы. Человек начинает ходить – кость же срослась. Нога болит.
Не в месте перелома и консолидации – там большая костная мозоль, это место теперь самое крепкое в ноге. Болит в коленном и/или голеностопном суставе. Почему? При чём здесь суставы, перелом же выше/ниже суставов!
Очень просто: из-за изменения оси кости меняется ось ноги, из-за изменения оси ноги околосуставные мягкие ткани (всё те же капсула, связки, сухожилия и места их крепления к костям) натягиваются, возникают микроповреждения и воспаление, всё это обязательно сопровождается болью.
А как же хрящ, артроз? Артроз будет. Со временем. Из-за избыточного давления на перегруженные участки хряща вследствие нарушения оси ноги.
С рукой бы такого не было, там нет осевой нагрузки, можно всю жизнь прожить с криво сросшимися костями, и никаких проблем это не вызовет. Хотя и с руками не всё так просто, но это другая история.
Итак, выяснили, что болят мягкие ткани, окружающие сустав. И всё? А как же сами кости, хрящ, которого больше нет? Что в самом суставе-то болит? И вот тут – самое интересное.
Наши кости покрыты хрящом только внутри суставов, то есть в замкнутом тесном пространстве, в остальных местах кости покрыты надкостницей. Это довольно тонкая структура, напоминающая клеёнку, но очень хорошо иннервированная.
Если удариться передней поверхностью голени обо что-то твердое – даже несильно, будет очень больно. Это как раз ушиб надкостницы.
Если вдруг удар слишком сильный, и надкостница отслоилась от кости, и под ней скопилась кровь (гематома) – боль просто адская.
Так вот представьте, что кость деформируется, пусть та же большеберцовая, где-то чуть ниже колена.
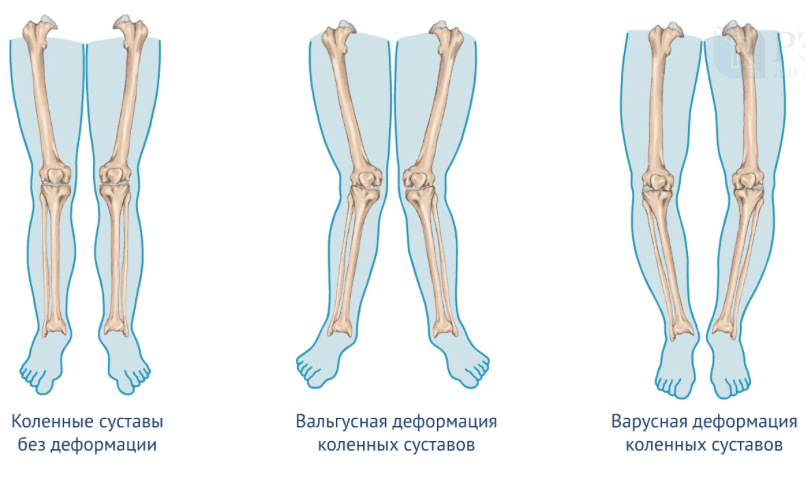
Исходно у нас ноги немного Х-образные, но с течением жизни у большинства людей они становятся О-образными (в том числе и из-за наличия малоберцовой кости, которая служит распоркой;
Есть даже операция, когда мы выпиливаем и удаляем 2 сантиметра малоберцовой кости, чтобы убрать эффект распорки и перераспределить нагрузку на коленный сустав).
Из-за того, что при О-образной форме ног основная нагрузка падает на внутренний отдел коленного сустава, перегружается и хрящ, и кость. Хрящ постепенно истончается, кость, деформируясь, одновременно уплотняется.
Все процессы идут одновременно, на одних этапах выраженнее одно, на других – другое, но всегда эта целая совокупность событий, не просто – «стирается хрящ».
 Так вот пришло время сказать, что наши кости тоже иннервированы. Не только на уровне надкостницы, но и внутри.
Так вот пришло время сказать, что наши кости тоже иннервированы. Не только на уровне надкостницы, но и внутри.
Нервы проникают внутрь костей вместе с сосудами. С одной стороны, они иннервируют стенки сосудов, с другой – служат в качестве рецепторов.
Свободные нервные окончания внутри костей формируют сеть, которая оплетает костномозговые и жировые клетки.
Нервный аппарат кости представлен самыми разнообразными «датчиками» — механорецепторами, барорецепторами, осморецепторами, терморецепторами и болевыми рецепторами.
В случае изменения внутрикостного давления по любой причине меняются все нормальные характеристики функционирования и жизнедеятельности кости.
Сдавление кости при попытке её согнуть, давление весом, введение жидкости внутрь кости (существует и внутрикостная анестезия, и внутрикостное введение лекарственных препаратов, если кто не знал) немедленно вызовет реакцию соответствующих рецепторов, а человек почувствует боль.
Именно этот механизм возникновения боли работает при формировании деформации: кость постепенно изгибается, внутрикостное давление возрастает, рецепторы реагирует, мы чувствуем боль.
Интересно, что при различных состояниях, возникающих внутри костей, например, при аваскулярном некрозе, возникает отёк внутрикостного вещества, кость как бы распирает изнутри, рецепторы реагируют – мы чувствуем боль, особенно при наступании на ногу.
Через какое-то время рецепторы погибают, боль ослабевает, или прекращается (а разрушение продолжается).
Кстати, если в попытке спасти головку бедренной кости человек идет на некие операции, которые предполагают шанс на спасение головки (обычно это туннелизация – просверливание каналов в кости, внедрение костного трансплантата в шейку и головку бедра и т.д.),
То очень часто наступает временное облегчение – исключительно за счёт декомпрессии, то есть снижения внутрикостного давления (плюс обязательная разгрузка на костылях). Затем всё возвращается на круги своя, и разрушение продолжается.
Ровно по вышеописанным причинам зачастую (когда еще можно и имеет смысл) мы прибегаем к суставсберегающим операциям – корригирующим остеотомиям.
Смысл этой процедуры состоит в том, что мы перепиливаем кости в нужных местах под нужными углами, смещаем костные фрагменты, и фиксируем их в таком положении, которое соответствует нормальной оси конечности.
Такое перераспределение нагрузки в физиологическом направлении позволяет снизить внутрикостное давление, восстановить сухожильно-мышечно-связочный баланс, снять напряжение с надкостницы. Комбинация этих эффектов уменьшает боль, и в ряде случаев этого хватает на несколько лет.
Разумеется, сустав таким способом не вылечить (как и любым другим), но оттянуть эндопротезирование можно. По крайней мере, коленного и голеностопного суставов.
Справедливости ради нужно сказать, что существует подобная операция и для тазобедренного сустава, когда головка бедра разворачивается так, чтобы нагрузка падала на живой участок головки, но лично я не сторонник этой операции, в отличие от двух предыдущих.
Всё вышенаписанное частично объясняет, почему нет смысла пытаться вырастить в больном суставе хрящ, почему на время помогает лечебная физкультура, почему на время помогают противовоспалительные препараты.
Даже если допустить, что после ряда лет приёма «волшебных таблеток» хрящ-таки вырос, это уже не сыграет никакой роли, ибо к тому моменту уже произойдут необратимые изменения в выше- и нижележащих отделах опорно-двигательного аппарата, и простым возвращением хряща на исконное место проблему не решить.
Ноги не станут ровными, длина не восстановится, качество субхондральной кости — тоже не изменится. Кстати, это еще одна причина, почему с хирургическим лечением до последнего лучше не тянуть.
Именно поэтому я являюсь категорическим сторонником симптоматической терапии до момента, пока она помогает, и хирургии – когда уже не помогает. Ибо движение – жизнь!
